Senest ændret den 23. august 2016 14:20
Se også: læge John Nis Lorenzen: Erindringer fra fire år ved fronten
Under 1. verdenskrig blev mere end 4,5 millioner tyske soldater såret i kamp. Lægerne stod overfor nye mønstre af enorme krigsskader forårsaget af moderne våbensystemer og skyttegravs-krigens særlige betingelser. Nye kirurgiske færdigheder blev udviklet til at håndtere disse sårede under vanskelige forhold.
En hurtig aktiv behandling afløste tidligere tiders afventende kirurgi, som var typisk for tiden før 1914. Frygtede sårinfektioner krævede hurtige kirurgisk indsats og krigskirurgi blev støttet af systematisk udførte anatomisk-patologiske undersøgelser. Særlige obduktions-faciliteter blev oprettet, hvor man obducerede og dissekerede dræbte soldater for at opnå bedre forståelse af sårenes karakter. Et af de største problemer var, udover de objektive skader, de hyppige infektioner. Som førstehjælp fandtes de individuelle feltforbindinger enhver soldat kunne anlægge.
Krigskirugi 1914
Den 5. november 1914 skrev en assisterende læge i Ypres til sin kone:
“Jeg har nu 3 sale, hvor der i dag er 82 sårede. Vi får hovedsageligt ben-, hoved-, ansigts- og brystskud. De store åbne bugskader og afrivning af kropsdele dør som regel, da de sårede ofte kun kan hentes efter flere døgn og kun om natten.”
De tyske kirurger blev ved krigens udbrud overrasket over af effekten af nye våben og skadernes voldsomhed. Også blandt de højest rangerende sanitetsofficerer havde man med fortrøstning afventet skaderne og kravene til den kirurgiske indsats efter de kommende kampe.
I årevis havde den tyske lægetjeneste sendt erfarne kirurger som officielle rådgivere i næsten alle regionale krige. Deres erfaringer, navnlig med hensyn til effekten af organismens påvirkning af skud, var blevet offentliggjort og drøftet og man forlod sig også gerne på postulater fra koryfæer i tysk krigskirurgi grundet deres tidligere krigserfaringer.
Man talte om at ”det nye infanteriprojektil var humant på grund af lille kaliber” i forhold til de grovere projektiler i tidligere krige, og teorier om ”et primært sterilt skudsår” vandt tilhængere.
“Freiburger Tageblatt” skrev den 5. august 1914:
“Sårene bliver mindre alvorlige og de nye artillerivåben er ikke nær så farlige som infanteriet.”
Endelig havde man store forventninger til antiseptisk (bakterie-hæmmende) behandling af sår og aseptisk (sterilisering) behandling af instrumenter. At den sidste grundlæggende krigskirurgiske lærebog var skrevet i 1877 tænkte ingen på.

Våbeneffekt
Allerede efter et par dage løb de angribende tyske tropper ind i massiv ild (“Stahlgewitter”) fra maskingeværer, shrapnells og sprænggranater af alle kalibre. Det var misforholdet mellem det nittende århundredes taktik og det tyvende århundredes moderne våbenpåvirkning, der ramte tropperne. Både automatvåbnenes kadence og deres gennemslagskraft var siden de sidste krige blevet væsentligt forbedret, ligesom artilleriets rækkevidde, præcision og ildkraft var det.
Knap fire uger efter at krigen begyndte, dukkede se første lazarettog op på hjemmefronten. Den 23. og 25. august blev de første alvorligt sårede læsset af i München, og synet var alarmerende.
“Sådanne alvorlige skader af granatsplinter vil naturligvis være meget mere udbredt i den første linje end på hospitalerne hjemme. Ved synet af dem forsvinder den så ofte udtrykte udtalelse om den humane virkning af moderne skyts”, bemærkedes det.
Et par dage senere mislykkedes den grundlæggende tyske planlægning, Schlieffenplanen, i slaget ved Marne. Dermed blev også de grundlæggende sanitetsmæssige forudsætninger rykket.
Det højeste antal tab fik man i bevægelseskrigen det første krigsår, længe før de ellers berygtede materielle slag foran Verdun, ved Somme eller på Chemin des Dames. Her fandtes et udbygget og organiseret stillingssystem og en organiseret evakueringskæde, og de faste stillinger muliggjorde en forholdsvis bedre mulighed for behandling af skader, end det var muligt i en bevægelseskrig.
Antallet af skudsår fra håndvåben var i overtal de to første krigsår. Infanteriets kugler forvoldte i skyttegravskrigen hovedsagelig skader på hoved, hals, overarme og overkrop. Senere, som det udviklede sig til en skyttegravskrig, fik flere og flere skader fra granater. I 1917 hidrørte mere end 75% af alle skader fra eksploderende granater.
Kirurgernes udfordring
De operationsmæssige krav på feltlazaretterne viste sig både i omfang og antal kvalitativt meget større end forventet i begyndelsen af krigen.
Ved begyndelsen havde man hovedsageligt været indstillet på forbinding og immobilisering af tilskadekomne lemmer. Lejlighedsvis skulle der i nødsituationer underbindes større skader eller laves en tracheotomi (indsættelse af rør i luftveje).
Men allerede de første træfninger havde ført til en række alvorlige følger af vævstab og vævsskader. Den store udfordring for feltkirurgien var den uforudsete sammenhæng mellem mellem komplicerede skudfrakturer, knusninger og efterfølgende inficerede problemsår. Procentdelen af inficerede Schrapnellskader blev estimeret til 60 – 70 %, i forhold til granatskader hvor 90 – 95 % var inficeret. Inficerede knogleskader efter infanteriskud, blev anslået til 60 – 70 %, hvilket stod i kontrast til den tidligere teori om moderne våbens ”Primært sterile skudsår”.
Årsagen var sårforurening gennem jord, træsplinter, uniformsstykker eller stumper af lædertøj kombineret med lange transporttider og utilstrækkelig førstehjælp.
Krigskirurgien i 1914, ”i strømme af pus og udflod “, var en verden fjernt fra den lange fredstids moderne antiseptisk arbejdende kliniker. Blandt andet blev det hurtigt fastslået, den normale debridering (sårrensning) og efterfølgende primære sutur (syning af skudsår inden 6 timer) ikke var egnet til krigsforhold. Sårene var simpelthen for inficerede til at lukke.
Snart udvikledes kirurgisk sårpleje til udadtil små skudsår fra håndvåben med bagvedliggende mere omfattende skader i bløddele, specielt fra granatsplinter.
En professor i kirurgi anbefalede allerede i 1915:
“Hvert granatsår bør derfor snarest muligt eksponeres på felthospitalet i sine vinkler, alle poser og skjulesteder, som gøres tilgængelige med yderligere indsnit. Hæmatomer skulle deles og ødelagt væv (muskel, kødtrevler, knoglerester, hjernedele m.m.) fjernes eller skæres væk. Såret afvaskes med tør eller antiseptisk klud, derefter skulle såret sekretion drænes med en omhyggelig løs tamponering.”
For at reducere infektion i sårene, blev tilbagetransport af den sårede og evt. kirurgisk behandling inden 12 timer anbefalet .

Skader på ekstremiteter
Ligesom ved andre krigsskader viste det sig også ved skader i ekstremiteterne (arme og ben), at den første lokale behandling var afgørende for den videre prognose. Derfor var anbefalingerne en optimal skånsom behandling af skader på ekstremiteter på stedet, indtil transport og første lægelige behandling.
Mellem 60 og 70% af alle skader involverede lemmerne. Deres karakter havde ændret sig betydeligt med de hyppige splinter af artillerigranater med deres omfattende ødelæggelse af væv og knogler. Dette resulterede i tab efter forblødning, chok eller blodpropper. Behandling bestod af underbinding eller trykforbinding for at standse blødningen uden at provokere yderligere vævsskader, at dække såret med en antiseptisk forbinding, fiksere den skadede del og derudover sikre fortsat blodomløb. Så vidt muligt skulle man, modsat tidligere, undgå amputation af lemmer.
I den engelske og franske hær hældede man dog stadig til den hurtige amputation som behandling i sig selv.
Behandlingen var bortskæring af dødt væv, fjernelse af knoglerester og anlæggelse af gipsbandager inden transport til egentlige hospitaler. Hertil kom de første tilløb til specielle lazaretter med systematisk behandling af knoglebrud.
Især skader i låret var alvorlige. Alle slags brudskader op til svær fragmentering indtraf, og store knoglesplinter kunne trække omfattende ødelæggelser af muskler med sig. I løbet af krigen blev man stadig mere tilbageholdende med den primære amputation af skudfrakturer af låret, når bare periosteum (knoglemembranen) stadig holdt knoglen sammen. Dog var der kvæstelser med ofte mere en håndstore ind- og udgangssår, store splintfrakturer og ødelagt blodomløb, der på grund af infektionsfaren gjorde amputation nødvendig.
Kvæstelser i knæleddet var den talmæssigt hyppigste ledkvæstelse og stillede på grund af de svære anatomiske forhold for kirurgien nogle særlige udfordringer. Men også her førte den øgede effekt af granatsplinter med deres komplicerede frakturer, splintskader på det bløde væv samt beskadigelse af de store blodkar næsten uundgåeligt til infektion. Især blev den følsomme knæhase med dens store årer til underbenet relativt let beskadiget.
Indtrængende granatsplinter medførte store blødninger evt. med frakturer og var oplagt til omgående amputation. Ellers var behandlingen aktiv sårpleje, sårvask, dræning og immobilisering og herefter langvarig afsluttende behandling.
Håndskader forekom signifikant hyppigere på venstre hånd, forklaret med et kampmæssigt bevægelsesmønster. (En normal geværskytte har venstre hånd forrest på geværet). Hovedsageligt spillede skader på mellemhåndsknoglerne (metacarpal) en vigtig rolle. Var flere led ramt førte det til problemer, idet der selv efter vellykket operation og heling var omfattende funktionsnedsættelse.
Ved sådanne skader, eventuelt kombineret med bløddelsskader, blev amputation af hele hånden ofte besluttet.
Maveskud
Bug- og bækkenskader anslog lægerne til kun ca. 4% af alle skader. Behovet for hurtig laparotomi (åben bugkirugi) blev anerkendt tidligt i krigen. På tyske feltlazaretter og endda på hovedforbinde-pladsen, udførte kirurgerne åben bugkirurgi regelmæssigt allerede ved slutningen af det første krigsår. Ved sanitetskompagnier og på felthospitaler oprettedes særlige Laparotomi-afdelinger, da det gjaldt om, hurtigst muligt at operere bugskaderne for at undgå infektion i bughinden. Jo hurtigere, jo bedre.
Denne indsats blev begunstiget af de særlige infrastrukturelle betingelser for skyttegravskrig, hvor behandlingsstederne kunne ligge på samme sted i lang tid. Den såkaldte 12-timers regel, indenfor hvilken en operation med stor sandsynlighed kunne forhindre bughindebetændelse, forholdt de fleste kirurger sig pragmatisk til:
“Man skal ikke være alt for ivrig efter at binde sig til tid, men under alle omstændigheder nøje afveje fordele og ulemper.”
Dødeligheden var på begge sider meget høj efter operation af mavelæsioner. Ifølge engelske, franske og østrigske rapporter mellem 50 og 60%.
Skader på indre organer spillede ingen større rolle på lazaretterne, da skader af den art sjældent nåede frem til de kirurgiske behandlingssteder inden den sårede var død. Kontaktskud og granatsplinter der først havde passeret organernes stramme indkapsling, medførte ofte så store skader, at de var dødelige.
Derimod var det for glatte leverstik eller gennemskud stort set kun den efterfølgende blødning eller infektionen i skudkanalen der afgjorde prognosen.
Brystskud
Forløbet af brystskud varierede meget. Var de først behandlet kirurgisk, kom der sjældent komplikationer og dødsfald i de bageste behandlingsenheder. Det må derfor antages, at den exorbitant høje dødelighed på op til 50% opstod, fordi alvorligt sårede sjældent nåede kirurgisk behandling i live. Et hjerte er f.eks. observeret delt i næsten 4 dele af den hydrodynamiske effekt af et geværprojektil.
Hovedskud
Ca. 15 % af alle skader var hovedskader, med en dødelighed på ca. 50 %. Krigskirurgerne beskæftigede sig især med den hydro-dynamiske sprængvirkning, og den mekaniske skudvirkning på kraniet og hjernen, vævets fysiske tilstand, klassificeringen af skuddet og de deraf følgende behandlingsmæssige muligheder. Selv om mange knogleskader med tilhørende hjerneskade blev observeret ved fronten, dukkede kun relativt få af de frygtede hovedskud op på lazaretterne. Perforeringer af kraniet og massive kraniebrud endte på grund af skadens alvorlighed normalt dødeligt inden behandling.
Der blev observeret kranieskader af enhver art. Splintring, brud, isolerede revner, indtrykning eller svære sprængningsfrakturer.
I den indledende behandling af kranieskader var det nødvendigt at lægge en antiseptisk forbinding og organisere den hurtige ind- bringelse til et feltlazaret for endelig behandling og pleje. Det blev observeret, at ubehandlede hjerneskadede klarede transporten bedre end de behandlede. Som et resultat af dette beholdt man for det meste opererede patienter på samme sted. Særlige centre for behandling af traumatiske hjerneskader blev oprettet af alle krigens parter.
Behandlingen af disse skader var en hurtig trepanation (gennemboring af kraniet), fjernelse af knoglefragmenter og projektildele samt infektionsforebyggelse. Indtrykning af større dele af kraniet (kompressionsfrakturer) med blødninger i hjernen krævede øjeblikkelig operation.
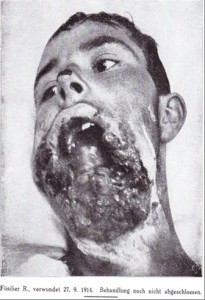
Antallet og sværhedsgraden af traumatiske hjerneskader faldt i betydeligt omfang på tysk side efter man indførte stålhjelmen fra 1916. Først og fremmest reduceredes de hovedskader, der berørte hjernen samt skader på overkæben. På samme tid steg dog antallet med skader på underansigtet.
Årsagen lå hovedsageligt i den hyppige brug af højeksplosive granater, der med høj hastighed fremprovokerede en ødelæggende effekt i ansigtet. Hvor disse skader før havde ramt hele hovedet og dermed var dødelige, ramte de nu kun ansigtet uden at forvolde vitale skader. Faktisk vakte skader i ansigtet og underkæben både i offentligheden og blandt læger en øget interesse grænsende til medlidenhed. Den sårede led af alvorlig vansiring, psykiske traumer og var efterfølgende ofte ikke i stand til blot at spise selv. Den kirurgiske behandling af ansigtsskader ved lazaretter og hospitaler bestod af tværfaglige tandbehandlingsprocedurer efterfulgt af mund-kæbe-ansigts-kirurgi.
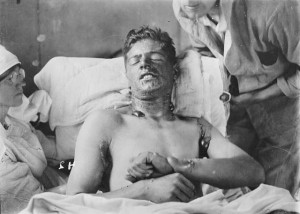
Ofre for gas
Udover alle de fysiske skader skulle mange også behandles for skader efter gas. Især brugen af giftgas var en udfordring for lægerne, fordi patienten led forfærdeligt. En engelsk sygeplejerske beskrev rædslerne på hospitalerne:
” … alle de lazaretter fulde af mænd, der kæmper for at få vejret, og deres forfærdelige skrig i deres lidelser, med blå ansigter og bleg hud, og værst af alt : med skræk og rædsel i deres øjne , når væsken stiger højere og højere i deres lunger og de mærker, de er ved at drukne.”
Belastningen for lægerne viser de franske gastab ved Ypres, hvor det tyske gasangreb kostede ca. 1200 livet, men ca. 15.000 fik øjne og luftveje skadet.
Kuren mod sennepsgas var afvaskning og sårpleje af opståede blister. Blister opstod allerede efter 30 minutter, og kunne, hvis indåndet, også danne blister i lungerne.
Phosgenskader blev behandlet med ilt og hvile.
Man kender ikke den nøjagtige dødelighed af krigsgasserne. Inden effektive gasmasker blev indført, anfører engelske tal at ca. 5 % indbragt på CCS døde inden 48 timer. Af de, der nåede lazaretterne, døde 1-2 % to til tre uger efter af lungebetændelse. Der gik betyde- lig tid, før de svære tilfælde var helbredt, og den fuldstændige helbredelse var formentlig tvivlsom.
Da krigen sluttede i 1918, måtte man i alle krigsførende nationer vænne sig til synet af de mange veteraner. Synet af disse frygteligt vansirede og lemlæstede mennesker med proteser blev del af hverdagen i efterkrigstiden.

